脂質異常症とは
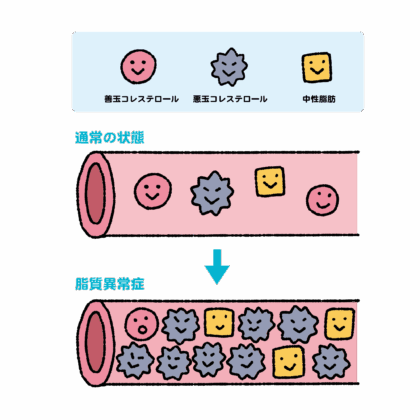 食べたものの脂質が吸収されると中性脂肪(トリグリセライド)となり血液に運ばれ、全身に届けられます。肝臓では脂質と糖などから、細胞へ脂質を届けるLDLコレステロール、余分な脂質を回収して肝臓に戻すHDLコレステロールなどが作られます。脂質はエネルギー源であり、細胞を作るための重要な素材ですが、脂質のバランスが崩れると高脂血や低脂血の状態になる脂質異常症を起こします。
食べたものの脂質が吸収されると中性脂肪(トリグリセライド)となり血液に運ばれ、全身に届けられます。肝臓では脂質と糖などから、細胞へ脂質を届けるLDLコレステロール、余分な脂質を回収して肝臓に戻すHDLコレステロールなどが作られます。脂質はエネルギー源であり、細胞を作るための重要な素材ですが、脂質のバランスが崩れると高脂血や低脂血の状態になる脂質異常症を起こします。
メタボリックシンドロームや動脈硬化進行に大きく関わるのは、中性脂肪や脂質を届けるLDLコレステロールが過剰になる、脂質を回収するHDLコレステロールが不足するなどによって起こる血液中の脂質過剰です。過剰な脂質が血管に大きなダメージを与え続け、動脈硬化を発症・進行させ、はがれた血栓が全身の血管の様々な場所に詰まって脳梗塞や心筋梗塞をはじめとした深刻な障害を起こす可能性があります。
脂質異常症の原因
原因疾患がなく遺伝的な背景に生活習慣が関与して発症・進行する原発性脂質異常症と、明確な原因疾患によって発症・進行する続発性脂質異常症に分けられます。続発性脂質異常症は、胆のうや肝臓などの消化器疾患、腎臓疾患、甲状腺機能低下症といった内分泌疾患など様々な疾患が原因となって起こりますので、原因疾患を確かめ、その治療を受けることが重要です。
家族性高コレステロール血症
家族性高コレステロール血症(Familial Hypercholesterolemia: FH)は、遺伝的要因により血中のコレステロール、特に低密度リポタンパク質(LDL)コレステロールが著しく高くなる疾患です。この病気は常染色体優性遺伝を通じて受け継がれるため、家族内で高い頻度で発症することが特徴です。FHの患者様は、幼少期からLDLコレステロール値が通常よりも高いため、放置すると若年期から動脈硬化が進行し、心筋梗塞や狭心症などの心血管疾患を引き起こすリスクが高まります。
治療の基本は、食事や運動といった生活習慣の改善に加え、薬物療法を併用することです。LDLコレステロール値を効果的に下げるため、スタチン系薬剤が第一選択として用いられるほか、必要に応じてエゼチミブやPCSK9阻害薬などの新しい薬剤が処方されることがあります。これらの薬剤を組み合わせることで、より大幅なLDLコレステロールの低下が期待できます。
FHは自覚症状が乏しいため、早期発見が極めて重要です。ご家族にFHの患者様がいる場合は、血液検査によるスクリーニングや遺伝子検査を受け、早期診断・治療につなげることが推奨されます。適切な管理を行うことで、心血管リスクを抑え、健康な生活を維持することが可能です。家族全体で治療と予防に取り組む姿勢が、FHにおいては特に重要なポイントとなります。
脂質異常症の症状
脂質異常症は、早期だけでなく進行してからもほとんど自覚症状を起こさない疾患で、脳梗塞や心筋梗塞といった深刻な疾患を発症してはじめて発見されるケースもあります。健康診断では、中性脂肪、総コレステロール、LDLコレステロール、HDLコレステロールなど、血液中の脂質を調べますので、こうした項目で異常を指摘された場合は、特に症状がなくてもお早めにご相談ください。
脂質異常症の治療
続発性脂質異常症では、原因疾患の治療が必要です。
原発性脂質異常症の場合には、食事療法や運動療法といった生活習慣の改善が重要になります。脂質異常症は自覚症状がありませんので、治療を開始してからも定期的に検査を受け、治療の効果を確認することが重要です。なお、生活習慣の改善で十分な効果を得られない場合には、薬物療法も併用します。
食事療法
適正体重にして、それを維持することが重要です。肥満している場合にはカロリーを制限しますが、栄養バランスのとれた食事をとることも重要です。脂質異常症は、中性脂肪が多い、LDLコレステロールが多い、HDLコレステロールが少ない3タイプに分けられ、それぞれ適した食事内容が変わります。
中性脂肪が多い場合には、禁酒・禁煙を行った上で、野菜・キノコ・海藻などの食物繊維が豊富な食材をしっかり摂取してください。LDLコレステロールが多い場合は、食物繊維に加え、全粒粉や豆類なども積極的にとるようにします。HDLコレステロールが少ない場合は、食事による効果は限定的ですが、動物性脂肪をできるだけ避け、不飽和脂肪酸のリノール酸を多く含むゴマ油やオリーブオイルを使うことで効果が期待できます。
運動療法
軽く汗ばむ程度の運動(早足のウォーキングなど)を習慣的に行うことが重要です。続けなければ意味がありませんので、週に3回以上、1駅歩く、できるだけ階段を使う、片道15分程度のお店で買い物するなど、取り入れやすく無理せずに続けられる運動を探しましょう。なお、食事療法では改善効果を得にくいHDLコレステロールも、運動療法で改善が期待できます。
薬物療法
生活習慣の改善では十分な効果を得られない場合、薬物療法を併用します。患者様の脂質異常症タイプや状態に合わせることができる幅広い選択肢が存在しますので、定期的に検査をしてその時の状態に合わせた処方を行っております。
動脈硬化
 血管は本来、柔軟性が高いのですが、加齢や生活習慣病による血管への負担が続くと柔軟性が失われていき、硬くもろくなる動脈硬化を発症します。動脈硬化を起こすと、高血圧・高血糖、脂質異常などによるダメージを蓄積しやすくなり、血管の狭窄や閉塞を起こすリスクが上昇してしまいます。
血管は本来、柔軟性が高いのですが、加齢や生活習慣病による血管への負担が続くと柔軟性が失われていき、硬くもろくなる動脈硬化を発症します。動脈硬化を起こすと、高血圧・高血糖、脂質異常などによるダメージを蓄積しやすくなり、血管の狭窄や閉塞を起こすリスクが上昇してしまいます。
動脈硬化は高齢者の病気というイメージがあると思いますが、10歳前後からはじまり、自覚症状なく徐々に進行します。30歳になる時期には動脈硬化が認められるようになり、その後も少しずつ進行し、心筋梗塞や脳卒中を突然、発症する可能性があります。特に、高血圧・糖尿病・脂質異常症は動脈硬化を進行させやすい疾患です。さらに、内臓脂肪型肥満があり、高血圧・高血糖・脂質異常の複数があるメタボリックシンドロームでは、それぞれの検査数値がそれほど悪くなくても心筋梗塞や脳卒中を起こすリスクが高くなることがわかっています。
動脈硬化を発症するメカニズム
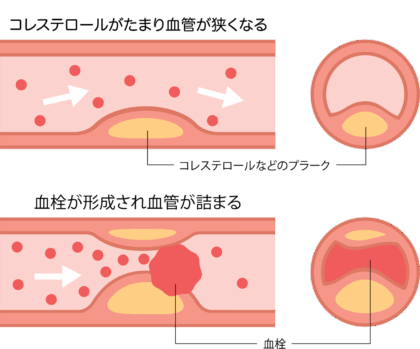
動脈硬化はいくつかのタイプに分けられますが、最も一般的で深刻な疾患につながりやすいのが粥状動脈硬化です。血管の内皮細胞が高血圧や高血糖などによるダメージを受け、その部分に白血球が入り込みます。マクロファージは過剰なLDLコレステロールによって酸化された毒性物質を処理しますが、そこで脂質がたまってしまうと血管内膜が肥厚してマクロファージが壊れ、粥状のプラークができて血管の狭窄を起こします。さらに、このプラークが壊れると血栓となり、血栓がはがれて流れ着いた先で血管を閉塞させます。血栓が脳に流れ着けば脳梗塞を、心臓へ栄養を送る冠動脈に流れ着けば心筋梗塞を発症します。
主な原因と予防、進行防止
高血圧、脂質異常症、糖尿病は血管に大きなダメージを与え続ける疾患で、動脈硬化進行の主な原因となっています。内臓脂肪型肥満があり、高血圧・高血糖・脂質異常の複数があるメタボリックシンドロームでは特に進行が速くなることから注意が必要です。
高血圧、脂質異常症、糖尿病がある場合には、適切な治療を続けて血圧・血糖・脂質を正常範囲に維持することで、動脈効果の進行を抑制できます。進行してもはっきりした自覚症状のない脂質異常症は、健康診断などで指摘されたらできるだけ早く適切な治療をスタートさせることが重要です。
なお、喫煙は高血圧発症・進行のリスク要因で、狭心症や心筋梗塞の発症リスクを高めますので、禁煙しましょう。









